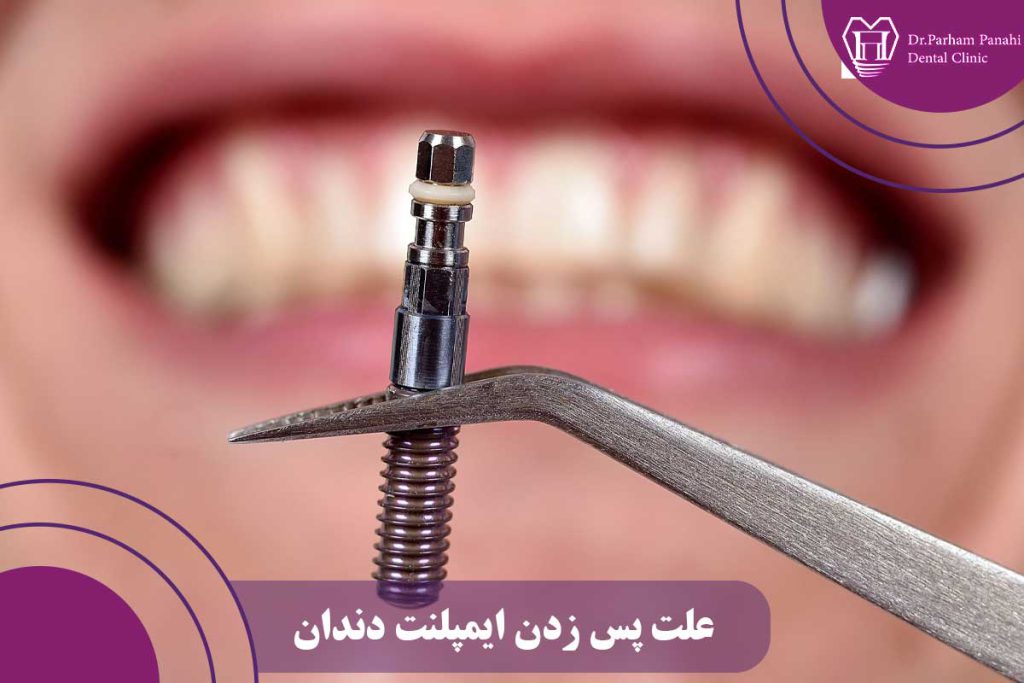
ایمپلنت دندان یکی از پیشرفتهترین و موفقترین روشهای جایگزینی دندانهای ازدسترفته در دندانپزشکی مدرن است. این روش با قرار دادن پایهای از جنس تیتانیوم یا زیرکونیوم در استخوان فک، ریشه دندان طبیعی را شبیهسازی میکند و سپس تاج مصنوعی روی آن نصب میشود. نرخ موفقیت ایمپلنتهای دندانی در مطالعات بلندمدت بین ۹۵ تا ۹۸ درصد گزارش شده است، اما در حدود ۲ تا ۵ درصد موارد، مشکلاتی مانند عدم جوش خوردن پایه با استخوان یا از دست دادن اتصال در بلندمدت رخ میدهد.
به این پدیده معمولاً «پس زدن ایمپلنت» گفته میشود، هرچند این اصطلاح از نظر علمی دقیق نیست؛ زیرا بدن انسان تیتانیوم را بهعنوان جسم خارجی خطرناک شناسایی نمیکند و واکنش ایمنی شدید مانند پیوند عضو ایجاد نمیشود. بیشتر موارد شکست ایمپلنت ناشی از عوامل عفونی، مکانیکی، بیولوژیکی یا اشتباهات فنی است.
در این مقاله جامع بهطور مفصل به تعریف دقیق این پدیده، علل متعدد آن، نشانههای هشداردهنده، عوامل خطر، روشهای پیشگیری، درمانهای موجود و نکات مهم برای بیماران میپردازیم. هدف ما ارائه اطلاعات علمی و کاربردی است تا بیماران بتوانند با آگاهی کامل تصمیمگیری کنند و احتمال موفقیت درمان خود را به حداکثر برسانند.
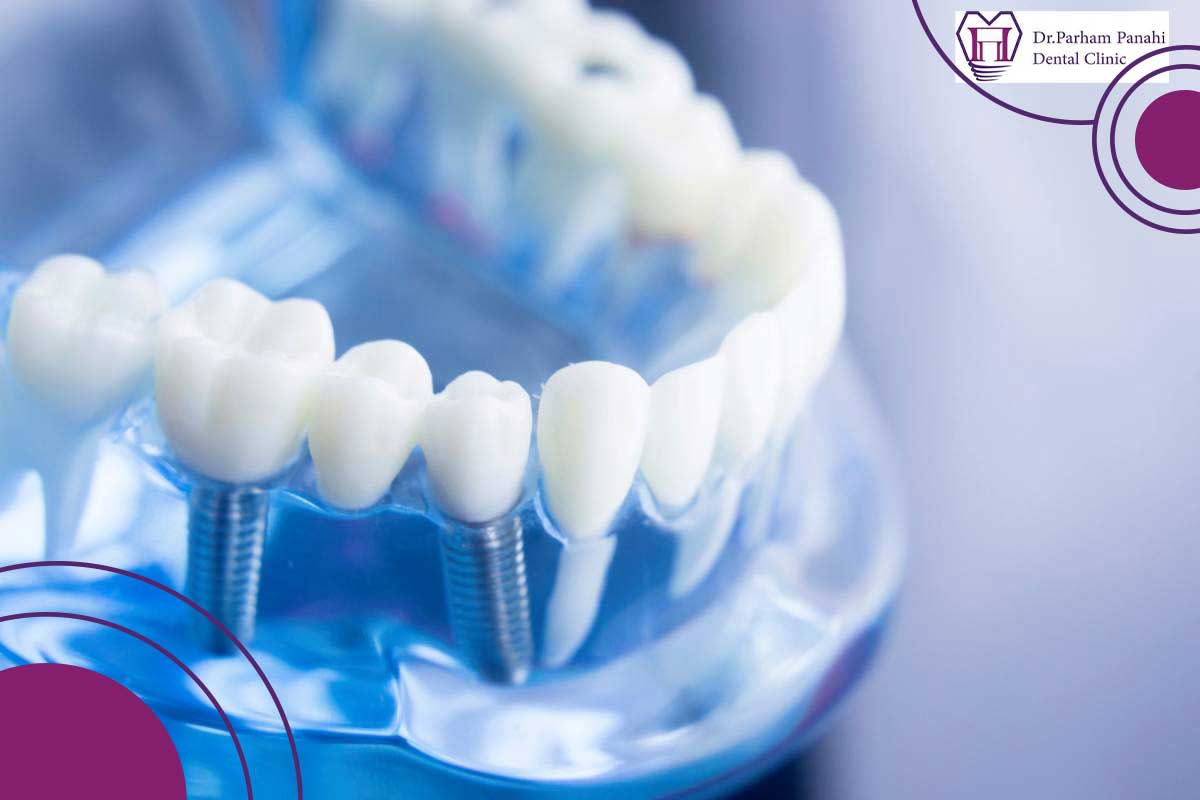
پس زدن ایمپلنت دندان دقیقاً چیست؟
قبل از بررسی علل، باید مفهوم دقیق پس زدن ایمپلنت را روشن کنیم. این پدیده زمانی رخ میدهد که فرآیند استئواینتگریشن (جوش خوردن استخوان با سطح ایمپلنت) بهطور کامل یا پایدار انجام نشود. استئواینتگریشن فرآیندی بیولوژیکی است که در آن سلولهای استخوانی (استئوبلاستها) روی سطح خشن ایمپلنت رشد میکنند و اتصال محکمی ایجاد میکنند. اگر این فرآیند مختل شود، ایمپلنت پایداری خود را از دست میدهد.
باید بگوییم که به طور کلی پس زدن ایمپلنت به دو دسته اصلی تقسیم میشود:
- شکست زودرس (Early Failure): در ۳ تا ۶ ماه اول پس از جراحی رخ میدهد و معمولاً به دلیل عدم جوش خوردن اولیه است.
- شکست دیررس (Late Failure): پس از یک سال یا حتی چند سال ظاهر میشود و اغلب ناشی از عفونت مزمن یا فشارهای مکانیکی طولانیمدت است.
در موارد بسیار نادر (کمتر از ۰.۶ درصد)، حساسیت واقعی به تیتانیوم وجود دارد که با علائم آلرژیک مانند خارش شدید، تورم مزمن یا از دست دادن حس چشایی همراه است. در چنین مواردی، استفاده از ایمپلنتهای زیرکونیومی (سرامیکی) توصیه میشود.
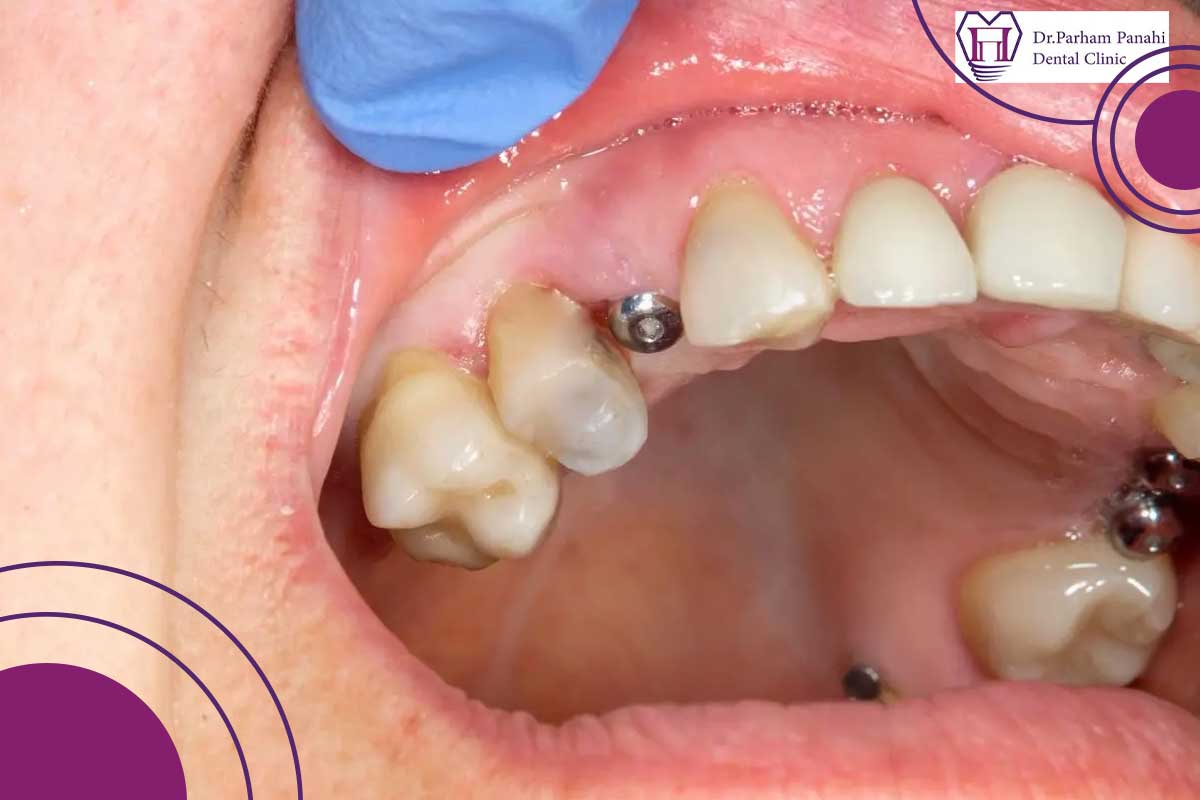
علل اصلی پس زدن ایمپلنت دندان
علل شکست ایمپلنت بسیار متنوع هستند و معمولاً ترکیبی از چند عامل با هم عمل میکنند. شناخت دقیق این علل به دندانپزشکان کمک میکند تا ریسک را پیشبینی و مدیریت کنند.
| علت اصلی | توضیح مختصر | میزان تأثیر |
|---|---|---|
| عفونت اطراف ایمپلنت (پریایمپلنتایتیس) | تجمع باکتری و التهاب لثه و استخوان اطراف پایه ایمپلنت | بسیار بالا |
| سیگار و دخانیات | کاهش خونرسانی و اختلال در ترمیم استخوان | بسیار بالا |
| کیفیت یا حجم ناکافی استخوان فک | عدم جوش خوردن مناسب ایمپلنت با استخوان | بالا |
| بیماری لثه درماننشده | تخریب استخوان نگهدارنده ایمپلنت | بالا |
| دیابت کنترلنشده | افزایش ریسک عفونت و تأخیر در ترمیم | متوسط تا بالا |
| فشار زودهنگام به ایمپلنت | جویدن یا نصب روکش قبل از تکمیل جوش خوردن | متوسط |
| خطای جراحی یا طراحی نادرست | زاویه یا عمق نامناسب کاشت ایمپلنت | متوسط |
| رعایت نکردن بهداشت دهان | افزایش پلاک میکروبی و التهاب مزمن | متوسط |
| دندانقروچه (براکسیسم) | وارد شدن فشارهای جانبی مداوم | متوسط |
| حساسیت نادر به تیتانیوم | واکنش بیولوژیک بسیار نادر بدن | بسیار کم |

نشانههای هشداردهنده پس زدن ایمپلنت
تشخیص زودهنگام نشانهها حیاتی است، زیرا در مراحل اولیه اغلب میتوان ایمپلنت را حفظ کرد. برخی علائم در هفته اول طبیعی هستند (درد خفیف، تورم، کبودی)، اما تداوم یا تشدید آنها نیاز به بررسی فوری دارد. نشانههای اصلی عبارتند از:
- درد شدید یا ضرباندار که بیش از ۱۰ روز طول بکشد یا با مسکن کنترل نشود
- تورم مداوم لثه، قرمزی شدید یا گرمی ناحیه
- خونریزی یا ترشح چرک از اطراف ایمپلنت
- لق شدن ایمپلنت یا تاج (حتی حرکت جزئی)
- عقبرفتگی لثه و نمایان شدن بخش فلزی پایه
- بوی بد دهان مزمن یا طعم فلزی/تلخ
- مشکل در جویدن، بلع یا صحبت کردن
- بیحسی، مورمور، سوزش یا درد تیرکشنده در لب، چانه، زبان یا صورت
- تب، خستگی یا تورم غدد لنفاوی گردن
- در رادیوگرافی: هاله تاریک (رادیولوسنسی) اطراف ایمپلنت یا تحلیل استخوان بیش از ۱ میلیمتر در سال اول
اگر هر یک از این نشانهها مشاهده شد، باید بلافاصله به دندانپزشک مراجعه شود. تأخیر میتواند منجر به از دست دادن کامل ایمپلنت شود.

عوامل خطر افزایشدهنده احتمال پس زدن ایمپلنت دندان
هرچند ایمپلنت دندان نرخ موفقیت بسیار بالایی (بیش از ۹۵ درصد) دارد، اما برخی افراد به دلیل شرایط خاص بدنی یا رفتاری، ریسک بیشتری برای عدم جوش خوردن ایمپلنت یا عفونت دیررس دارند. شناخت این عوامل خطر قبل از جراحی بسیار مهم است تا دندانپزشک بتواند اقدامات پیشگیرانه مناسب انجام دهد یا حتی در موارد پرخطر، روشهای جایگزین پیشنهاد کند.
یکی از مهمترین عوامل خطر، سیگار کشیدن است. افراد سیگاری سنگین (بیش از ۱۰ نخ در روز) تا ۳-۴ برابر بیشتر در معرض شکست ایمپلنت قرار دارند، زیرا نیکوتین عروق خونی را تنگ کرده و اکسیژنرسانی به بافتهای در حال ترمیم را کاهش میدهد. حتی مصرف قلیان، سیگار الکترونیکی یا جویدن تنباکو نیز تأثیر مشابهی دارد.
دیابت کنترلنشده عامل خطر دیگری است. بیماران دیابتی که قند خونشان بهخوبی مدیریت نمیشود (HbA1c بالای ۸ درصد)، روند بهبود زخم کندتری دارند و مستعد عفونت هستند. خوشبختانه در دیابتیهای کنترلشده، ریسک تقریباً برابر افراد سالم است.
پوکی استخوان شدید بهویژه در افراد مسن، کیفیت و تراکم استخوان فک را کاهش میدهد و استحکام اولیه ایمپلنت را تحت تأثیر قرار میدهد. مصرف طولانیمدت داروهای بیسفسفونات (برای درمان پوکی استخوان) نیز میتواند خطر نکروز استخوان فک را افزایش دهد.
بیماری پیشرفته لثه (پریودنتیت) درماننشده قبل از کاشت، باکتریهای بیماریزا را در ناحیه نگه میدارد و شانس عفونت پریایمپلنتایتیس را بالا میبرد.
مصرف طولانیمدت کورتیکواستروئیدها یا داروهای سرکوبکننده سیستم ایمنی (مانند بیماران پیوندی یا مبتلا به بیماریهای خودایمنی شدید) توانایی بدن در مبارزه با عفونت و ترمیم بافت را کاهش میدهد.
پرتودرمانی سر و گردن (به دلیل سرطان) عروق خونی و سلولهای استخوانی را آسیب میزند و ریسک شکست ایمپلنت را بهشدت افزایش میدهد؛ در این موارد معمولاً نیاز به پروتکلهای ویژه (هایپرباریک اکسیژن) است.
در نهایت، انتخاب کلینیک یا دندانپزشک بدون تجربه کافی در ایمپلنتولوژی یکی از قابلپیشگیریترین عوامل خطر است. جراحان کمتجربه ممکن است ایمپلنت را در موقعیت نامناسب قرار دهند یا پروتکلهای استریل را بهطور کامل رعایت نکنند.
برای کاهش این ریسکها، ارزیابی دقیق پیش از جراحی ضروری است. در کلینیکهای تخصصی مانند دندانپزشکی پناهی، این عوامل بهطور کامل بررسی شده و برنامه درمانی شخصیسازی میشود تا احتمال موفقیت به حداکثر برسد.
راههای مؤثر پیشگیری از پس زدن ایمپلنت
خوشبختانه بیش از ۹۰ درصد موارد شکست قابل پیشگیری هستند. رعایت پروتکلهای استاندارد نرخ موفقیت را به نزدیک ۹۹ درصد میرساند:
- ارزیابی جامع پیش از جراحی: معاینه کامل، رادیوگرافی سهبعدی (CBCT)، درمان بیماری لثه، پیوند استخوان در صورت نیاز.
- ترک کامل دخانیات: حداقل ۸ هفته قبل و ۴ ماه بعد از جراحی.
- کنترل بیماریهای زمینهای: تنظیم دقیق دیابت، پوکی استخوان یا بیماریهای خودایمنی.
- انتخاب متخصص با تجربه: دندانپزشکانی که هزاران مورد موفق ایمپلنت دارند و از برندهای معتبر مانند Straumann، Nobel Biocare، BioHorizons یا ایمپلنتهای کرهای با کیفیت بالا استفاده میکنند.
- رعایت دقیق بهداشت: مسواک نرم دو بار در روز، نخ دندان مخصوص ایمپلنت، واترجت، دهانشویه کلرهگزیدین در هفتههای اول.
- رژیم غذایی مناسب: غذاهای نرم و خنک در ۲-۳ ماه اول، پرهیز از غذاهای سفت، داغ، چسبناک یا اسیدی.
- مدیریت بروکسسیم: ساخت نایتگارد سفارشی.
- معاینات منظم: هر ۳ ماه در سال اول و سپس هر ۶ ماه برای جرمگیری حرفهای و بررسی رادیوگرافی.
بسیاری از بیمارانی که به کلینیکهای تخصصی و مجهز مانند دندانپزشکی پناهی مراجعه میکنند، به دلیل برنامهریزی دقیق، استفاده از تجهیزات پیشرفته دیجیتال و تجربه بالای تیم متخصصان، نتایج بسیار عالی میگیرند و تقریباً هیچگاه با مشکل پس زدن مواجه نمیشوند. این کلینیکها با پیگیری منظم بیماران، ریسک را به حداقل میرسانند.
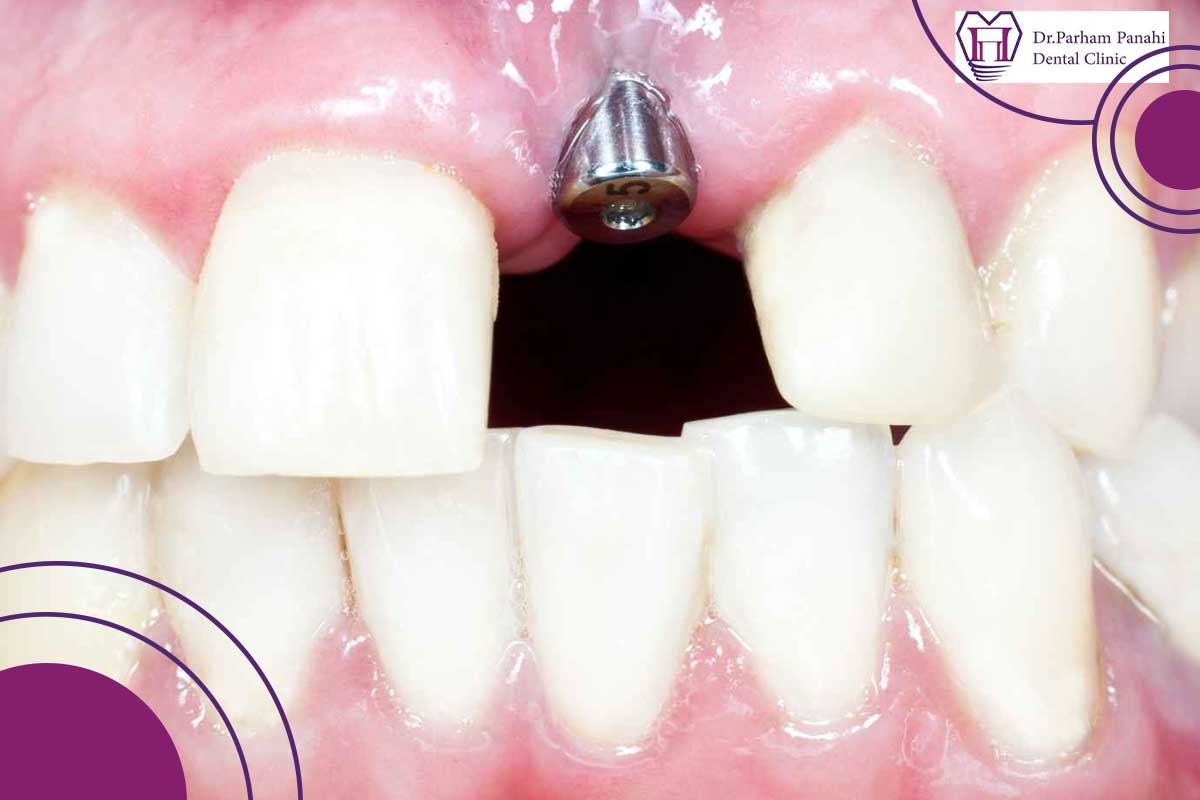
درمان پس زدن ایمپلنت دندان
درمان بسته به مرحله تشخیص و شدت مشکل متفاوت است:
- عفونت خفیف (موکوزیت پریایمپلنت): آنتیبیوتیک موضعی یا خوراکی، جرمگیری عمقی با ابزارهای پلاستیکی یا تیتانیومی ویژه، شستشوی کلرهگزیدین.
- پریایمپلنتایتیس متوسط: جراحی باز برای دبریدمان، پاکسازی سطح ایمپلنت با لیزر یا پودرهای مخصوص، گاهی پیوند استخوان مصنوعی.
- موارد شدید: خارج کردن ایمپلنت، درمان عفونت و تحلیل استخوان، پیوند گسترده استخوان و لثه، سپس کاشت مجدد پس از ۶-۱۲ ماه بهبودی کامل.
- حساسیت به تیتانیوم: تعویض با ایمپلنت زیرکونیومی یکپارچه.
- آسیب عصبی: درمانهای دارویی یا جراحی ترمیمی در موارد شدید.
در بیش از ۷۵ درصد موارد تشخیص زودهنگام، ایمپلنت حفظ میشود و نیازی به خارج کردن نیست.
عوارض احتمالی عدم درمان بهموقع
نادیده گرفتن نشانهها میتواند عواقب جدی داشته باشد:
- تحلیل شدید و غیرقابل جبران استخوان فک
- عفونت سیستمیک و ورود باکتری به جریان خون (سپسیس در موارد نادر)
- آسیب به دندانها و ساختارهای مجاور
- مشکلات زیبایی طولانیمدت و کاهش اعتماد به نفس
- هزینههای بسیار بالاتر برای درمانهای ترمیمی پیچیده

تفاوت ایمپلنتهای تیتانیومی و زیرکونیومی در زمینه پس زدن
در سالهای اخیر، ایمپلنتهای زیرکونیومی بهعنوان گزینهای برای افراد حساس به فلز محبوب شدهاند. این مواد کاملاً زیستسازگار هستند و واکنش آلرژیک تقریباً صفر دارند، اما استحکام کمتری در برابر شکستگی دارند و تکنیک جراحی آنها حساستر است. انتخاب بین این دو باید بر اساس شرایط بیمار و نظر متخصص انجام شود.
نقش تغذیه و مکملها در موفقیت ایمپلنت
تغذیه مناسب نقش مهمی در استئواینتگریشن دارد:
- مصرف کافی کلسیم (لبنیات، سبزیجات برگسبز)
- ویتامین D برای جذب کلسیم
- ویتامین C برای تشکیل کلاژن
- پروتئین کافی برای ترمیم بافت
- پرهیز از شکر و غذاهای اسیدی که باکتری را افزایش میدهند
در برخی موارد، پزشک مکملهای ویتامین D یا کلسیم تجویز میکند.
جمعبندی
پس زدن ایمپلنت دندان مشکلی نادر اما قابل پیشگیری و اغلب قابل درمان است. موفقیت این درمان به سه عامل اصلی بستگی دارد: شرایط بدنی بیمار، مهارت و تجربه دندانپزشک، و رعایت مراقبتهای پس از جراحی. با انتخاب درست متخصص، ارزیابی دقیق پیش از درمان و پیگیری منظم، میتوانید از لبخندی زیبا و عملکردی طبیعی برای دههها لذت ببرید.
اگر قصد کاشت ایمپلنت دارید یا نگران شرایط دهان خود هستید، حتماً با یک تیم متخصص و باتجربه مشورت کنید. کلینیکهایی مانند دندانپزشکی پناهی با سابقه موفق در هزاران مورد ایمپلنت، استفاده از تکنولوژیهای دیجیتال پیشرفته و برنامه پیگیری دقیق، میتوانند گزینهای بسیار مطمئن باشند و ریسک مشکلات را به حداقل برسانند.
سؤالات متداول درباره پس زدن ایمپلنت دندان
پس زدن ایمپلنت دندان دقیقاً به چه معناست؟
پس زدن ایمپلنت به حالتی گفته میشود که پایه ایمپلنت بهطور کامل یا پایدار با استخوان فک جوش نمیخورد (اختلال در استئواینتگریشن) یا این اتصال در طول زمان از بین میرود. این موضوع بیشتر به دلایل عفونی، مکانیکی یا بیولوژیکی رخ میدهد.
آیا بدن واقعاً ایمپلنت دندان را پس میزند؟
در اغلب موارد خیر. بدن انسان معمولاً تیتانیوم را پس نمیزند و واکنش ایمنی شدید ایجاد نمیشود. اصطلاح «پس زدن ایمپلنت» بیشتر جنبه عمومی دارد و از نظر علمی دقیق نیست، مگر در موارد بسیار نادر حساسیت واقعی به تیتانیوم.
احتمال پس زدن ایمپلنت دندان چقدر است؟
نرخ موفقیت ایمپلنت دندان حدود ۹۵ تا ۹۸ درصد است. تنها در ۲ تا ۵ درصد موارد ممکن است شکست زودرس یا دیررس ایمپلنت رخ دهد.
تفاوت شکست زودرس و دیررس ایمپلنت چیست؟
شکست زودرس: در ۳ تا ۶ ماه اول پس از جراحی و معمولاً به دلیل عدم جوش خوردن اولیه استخوان
شکست دیررس: پس از یک سال یا بیشتر، اغلب به دلیل عفونت مزمن یا فشارهای مکانیکی طولانیمدت
شایعترین علت پس زدن ایمپلنت دندان چیست؟
مهمترین علل شامل:
- عفونت اطراف ایمپلنت (پریایمپلنتایتیس)
- سیگار کشیدن
- دیابت کنترلنشده
- بیماری لثه درماننشده
- کیفیت یا حجم ناکافی استخوان
- اشتباهات فنی در جراحی
آیا سیگار باعث پس زدن ایمپلنت میشود؟
بله. سیگار و سایر دخانیات جریان خون را کاهش میدهند و خطر شکست ایمپلنت را تا ۳–۴ برابر افزایش میدهند. حتی قلیان و سیگار الکترونیکی نیز اثر منفی دارند.
اگر ایمپلنت لق شود، آیا حتماً باید خارج شود؟
خیر. اگر مشکل در مراحل اولیه تشخیص داده شود، در بیش از ۷۵٪ موارد میتوان ایمپلنت را با درمان مناسب حفظ کرد. تأخیر در مراجعه شانس حفظ ایمپلنت را کاهش میدهد.
آیا دندانقروچه میتواند باعث پس زدن ایمپلنت شود؟
بله. بروکسسیم یا دندانقروچه فشارهای جانبی مداومی ایجاد میکند که میتواند به شل شدن ایمپلنت در بلندمدت منجر شود. استفاده از نایتگارد ضروری است.
اگر ایمپلنت خارج شود، امکان کاشت مجدد وجود دارد؟
بله. در بسیاری از موارد پس از درمان عفونت و پیوند استخوان، میتوان ایمپلنت جدید را با موفقیت بالا مجدداً کاشت.
برای کاهش ریسک پس زدن ایمپلنت به کجا مراجعه کنیم؟
مراجعه به مراکز تخصصی و باتجربه مانند دندانپزشکی پناهی که ارزیابی دقیق، تجهیزات پیشرفته و پیگیری منظم دارند، نقش مهمی در کاهش ریسک شکست ایمپلنت دارد.